Una ventana quirúrgica al alivio del Dolor Crónico
La neuroestimulación de cordones posteriores medulares se ha consolidado como una terapia eficaz para pacientes con dolor crónico neuropático que no responden a tratamientos convencionales. En una reciente cirugía disponible en la app de cirugías online SurgSchool, el Dr. Miguel Barrera y la Dra. Blanca Moreno, destacados especialistas del Hospital Universitario Gregorio Marañón en Zaragoza, llevaron a cabo con éxito la implantación de un neuroestimulador de cordones posteriores, ofreciendo una valiosa oportunidad de aprendizaje para la comunidad médica.
Este procedimiento, ahora accesible para su visualización y estudio detallado en SurgSchool, no solo demuestra la pericia técnica de los cirujanos, sino que también subraya la importancia de la precisión anatómica y el trabajo en equipo en intervenciones de alta complejidad.
¿Qué es un Neuroestimulador de Cordones Posteriores?
Un neuroestimulador de cordones posteriores es un dispositivo médico implantable diseñado para modular las señales de dolor que viajan por la médula espinal hacia el cerebro. Consiste en uno o varios electrodos finos que se colocan en el espacio epidural, sobre los cordones posteriores de la médula espinal, y un generador de impulsos (similar a un marcapasos) que se implanta subcutáneamente, generalmente en la región glútea o abdominal. Al emitir suaves impulsos eléctricos, el sistema interfiere con la transmisión de las señales de dolor, reemplazándolas a menudo por una sensación de parestesia (hormigueo) o, con tecnologías más avanzadas, sin ninguna sensación perceptible más que el alivio del dolor.
Esta terapia está indicada principalmente para el dolor crónico intratable, como el síndrome de espalda fallida (dolor persistente tras cirugía de columna), la neuropatía diabética dolorosa, el síndrome de dolor regional complejo, entre otras condiciones.
La Cirugía en Detalle: Precisión Guiada por Imagen y Experiencia
Este vídeo quirúrgico en SurgSchool nos permite adentrarnos en los momentos clave de la intervención realizada por el Dr. Barrera y la Dra. Moreno.
1. Planificación y Acceso
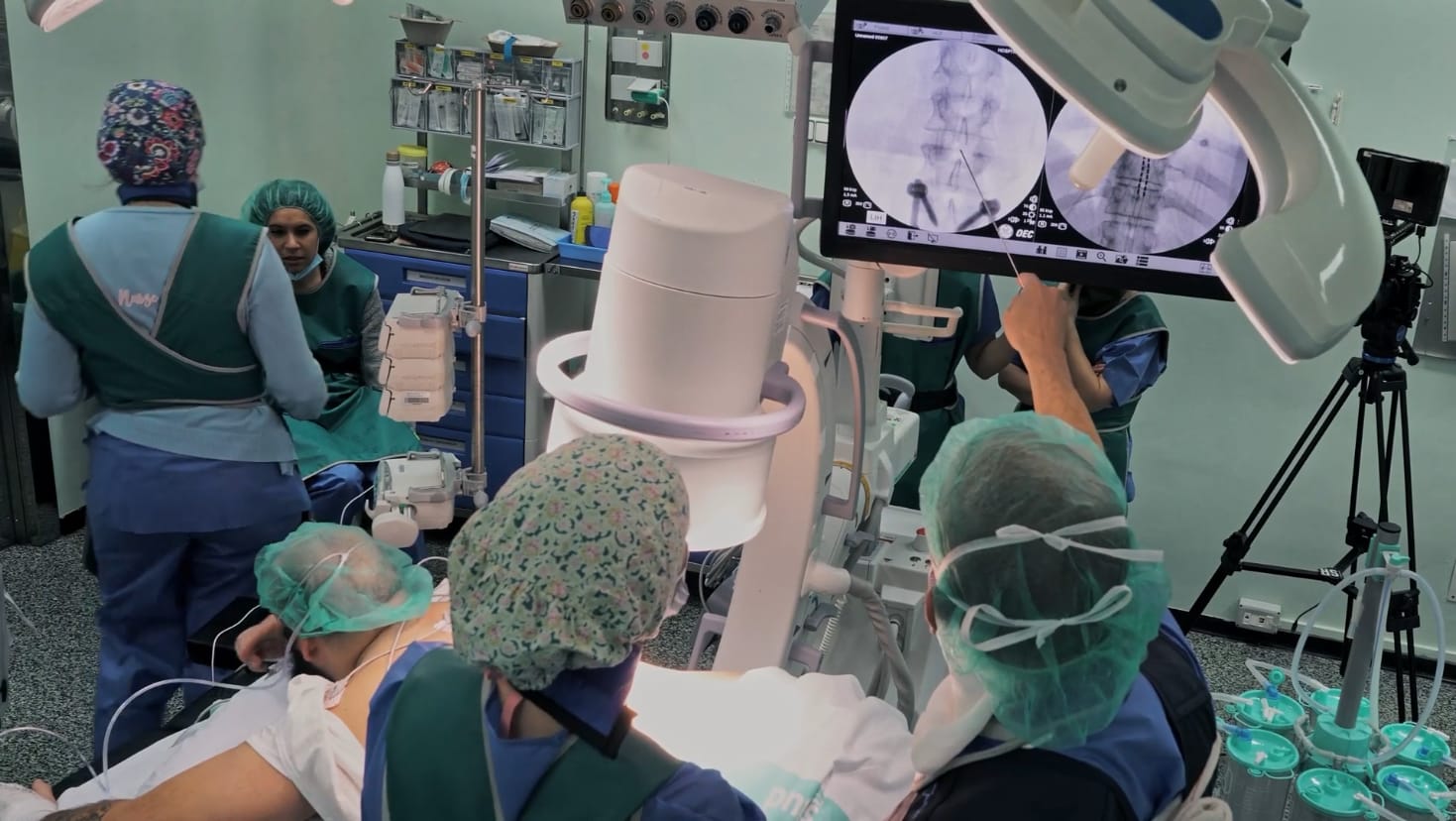
El equipo quirúrgico comienza determinando la estrategia de abordaje y el punto de entrada óptimo. Identifican estructuras anatómicas vertebrales clave, como los pedículos y las apófisis espinosas, que servirán como referencias. Desde el inicio, se utiliza la fluoroscopia (un equipo de rayos X en tiempo real) para guiar la intervención, confirmar la trayectoria planificada y verificar los niveles vertebrales, comenzando por la vértebra dorsal 12 (D-12) y luego centrando la atención en la D-8. Se observa la correcta alineación y simetría de los pedículos en la línea media.
2. Identificación del Nivel y Punto de Entrada
Mediante el uso continuo de la fluoroscopia, se realiza un conteo exacto de los cuerpos vertebrales para localizar con precisión el nivel D-8. Una vez confirmado este nivel, se marca una referencia en el tercio superior de dicha vértebra, que servirá como guía para la entrada. La incisión en la piel se planifica considerando tanto la posibilidad de una fase de prueba del estimulador como el implante definitivo del sistema.
3. Preparación e Infiltración Anestésica
Antes de realizar cualquier incisión, se administra anestesia local en la piel del paciente. Se procede a infiltrar con más anestésico todo el trayecto donde se realizará la incisión y también la zona donde se creará el bolsillo subcutáneo para alojar el generador de impulsos. Durante todo el procedimiento, el equipo mantiene comunicación con el paciente para asegurarse de su confort, monitorizar cualquier posible dolor y administrar más anestesia si fuera necesario.
4. Disección e Inserción del Primer Electrodo
El equipo médico inicia la disección de los tejidos para acceder al espacio epidural. Durante esta fase, pueden encontrar tejido cicatricial si el paciente ha tenido cirugías previas en la zona, lo cual se maneja cuidadosamente. Se diseca el espacio necesario para permitir la correcta introducción de la aguja y para que el electrodo, una vez colocado, pueda adoptar la curvatura adecuada sin tensión. Se prepara el material específico para la neuroestimulación, que incluye un electrodo epidural octopolar (con ocho polos de contacto), su guía interna y una aguja de Tuohy (biselada). La aguja se introduce con una angulación determinada, aproximadamente de cuarenta y cinco grados respecto a la piel, y su avance se controla constantemente mediante fluoroscopia. La llegada al espacio epidural se confirma utilizando la técnica de pérdida de resistencia o mediante la sensación táctil obtenida con un palpador. Una vez en el espacio correcto, el electrodo se avanza con suma delicadeza a través de la aguja. Se verifica continuamente su posición con fluoroscopia y se presta atención a cualquier sensación que el paciente pueda experimentar.
5. Inserción del Segundo Electrodo y Ajustes
La colocación del segundo electrodo se planifica con gran cuidado para asegurar que quede a una distancia adecuada del primero y que ambos estén bien posicionados, considerando el espacio disponible en el canal vertebral. Esto requiere una nueva punción con la aguja, paralela a la anterior. Se utiliza una técnica específica para dirigir el segundo electrodo, que puede implicar hacerlo contactar y deslizarse apoyándose en el primer electrodo ya colocado (el más medial o cercano a la línea media) para facilitar su ascenso a la posición deseada.
6. Creación del Bolsillo y Anclaje de Electrodos
Cuando los electrodos se encuentran en la posición óptima confirmada por fluoroscopia, el equipo procede a crear un bolsillo subcutáneo, generalmente en la región glútea o abdominal, donde se alojará el generador de impulsos. Los electrodos se fijan firmemente a los tejidos circundantes (fascia o ligamentos) mediante anclajes y suturas para evitar que se desplacen o migren de su posición con el tiempo. Se tiene especial cuidado en que los electrodos no queden demasiado superficiales bajo la piel ni sometidos a una tensión excesiva.
7. Conexión al Generador y Cierre
Finalmente, los extremos de los electrodos se conectan al generador de impulsos. Se realiza una comprobación de las impedancias eléctricas del sistema. Esta medición ayuda a asegurar que la conexión es correcta y que los electrodos y el generador funcionan adecuadamente. Una vez verificada la funcionalidad del sistema, se procede al cierre de la incisión y del bolsillo del generador por planos, utilizando suturas reabsorbibles para los tejidos profundos y grapas o suturas para la piel.
La Importancia de la Formación Quirúrgica Online con SurgSchool
Este procedimiento, detalladamente capturado y comentado en SurgSchool, ofrece una oportunidad invaluable para:
- Estudiantes de medicina y residentes: Para comprender la anatomía, los pasos quirúrgicos y la toma de decisiones en tiempo real.
- Cirujanos en formación y especialistas: Para observar técnicas refinadas, el manejo de complicaciones y la aplicación de tecnología avanzada de la mano de expertos.
- Profesionales de la salud interesados en el manejo del dolor: Para profundizar en una de las terapias más innovadoras para el dolor crónico.